 发病机制
发病机制
发病机制:在机体的所有器官中,大脑是最活跃的耗氧者。100g脑组织每分钟耗氧量为3.5ml,几乎是肌肉所需量的20~25倍。当人体暴露于低氧环境时,虽然吸入气氧分压明显降低,但机体对低氧进行内在自身调节,使脑血流量增加,脑组织的氧传递和氧利用率仍维持正常水平,脑组织一般不发生缺氧性损伤。在急性缺氧下,脑循环的变化与血液中氧分压、二氧化碳分压和组织代谢水平的高低等有关。Siesjo指出当动脉血氧分压下降至30mmHg时,脑循环开始障碍,脑组织代谢紊乱。高原脑水肿发病机制很复杂,主要变化是缺氧引起的脑间质水肿和脑细胞肿胀。
1.脑细胞毒性水肿(cytotoxic edema) 细胞毒性水肿系指脑组织缺血性和(或)缺氧性损伤引起的脑细胞内水肿,致使大脑功能严重障碍。病人可出现
昏迷,
颅内压增高,脑脊液量剧增等;脑CT和MRI检查表现为大脑灰质水肿。细胞毒性水肿主要是由严重缺氧引起的脑细胞能量不足,从而导致离子泵功能减弱,钠在细胞内潴留。最近,Green (2000)等发现,当人体进入6200m高原时,肌细胞Na
-K
-ATP酶出现下调(down-regulation)。另有报道,当动物吸入15%低氧混合气体时,脑血流量及血乳酸无明显变化,而吸入6%的氧8min,脑血流明显增加,血乳酸含量增至40mg/ml。说明严重缺氧导致脑细胞能量代谢障碍,高能氧化磷酸化过程减弱,其结果既可降低细胞膜的离子转运,又可增强无氧酵解,乳酸产生增多,致脑血管扩张,血流量增加。缺氧也可直接作用于血管内皮细胞,释放扩血管因子,使小动脉平滑肌舒张,血流及血容量增高,血管渗透性增加。由于脑毛细血管渗透压增高,血浆内的胶体物质、离子、水分从细胞外移入细胞内,出现脑细胞渗透性肿胀(osmotic swelling)。脑组织肿胀及脑容积增加,一方面可压迫周围小血管,使局部血液循环不足,另一方面因血管压力增高,毛细血管机械性损伤而局部供血不足,出现灶性脑缺血(focal ischemia)。根据MRI的检查,细胞毒性脑水肿常常由
急性高原病的基础上发展而来,故有人把中,重型
急性高原病称之为轻型脑水肿,即血管性脑水肿,但在临床上很难明确区分。
2.血管性水肿(angioedema) 是因毛细血管压升高引起的血-脑屏障机械性损伤而导致血管壁的通透性增加,致液体渗出血管壁外而进入脑间质,发生脑间质的水肿(详见
急性高原病节)。病人脑压可升高,脑MRI检查表现为大脑白质水肿。
3.血管新生(angiogenesis)现代研究表明,当组织缺氧和(或)缺血时,受伤部位有很多新的血管生长(vascular growth),又称为血管新生。血管新生学说在近代医学研究领域受人关注,特别是在肿瘤、烧伤、心肌病及
肺动脉高压的发病机制中起重要作用。血管新生是受各种肽类血管生长因子的刺激或趋化而致。这些因子包括转化生长因子-β(transforming growth factor-β),肿瘤血管新生因子(tumor angiogenesis factor),血小板衍生生长因子(platelet-derived growth factor),白介素-8(interleukin-8)及血管内皮生长因子(vascular endothelial growth factor,VEGF)等。其中研究较多的是VEGF,它是由巨噬细胞分泌,能促使血管内皮细胞有丝分裂,血管通透性增加,故又称之为血管渗透因子(vascular permeability factor)。已知VEGF对毛细血管基膜有较强的溶解作用,并能破坏血管内皮细胞,使细胞间隙扩大,血管通透性增高。以往研究证实,脑肿瘤组织,特别是组织缺血或坏死区,VEGF-mRNA的基因表达最明显。最近,Xu(1998)等将大鼠暴露于9%~6%的低氧气体3h,脑组织VEGF-mRNA开始增加,至12h达高峰,说明缺氧可促使脑组织中VEGF增高。因此,Severinghaus提出,急性缺氧引起的VEGF对脑毛细血管基底膜的溶解是发生高原脑水肿的重要因素。
根据文献记载,死于高原脑水肿病人的尸检报告大约为25例,其共同特点是:大脑表面及脑底血管扩张,充血及水肿。脑表面,脑实质如灰质、白质、胼胝体和小脑灶性点状出血。显微镜下神经细胞肿胀,边缘不清,染色模糊,脑血管壁钙化等。Fuhgren总结了11例尸检资料,其中脑水肿9例(81.8%),
脑出血7例(63.6%),脑静脉窦栓塞3例(27.3%),肺血管栓塞6例(54.5%),肺部感染5例(45.5%),支气管肺炎8例(72.7%),
肺水肿7例(63.6%)。西藏自治区医院报告7例尸检,其中脑水肿7例(100%),
脑出血6例(86%),
脑栓塞2例(28.6%),
肺水肿4例(57.1%),肺栓塞1例(14.4%)。Kobayashi报告4例,均发现脑水肿和散在性
脑出血,神经细胞肿胀及变形(图1)。
 其他辅助检查
其他辅助检查
其他辅助检查:眼底检查大约85%的病人有不同程度的眼底改变,表现在静脉扩张,动静脉比例增高,点状、片状或火焰状出血。视网膜水肿、出血和视盘水肿。
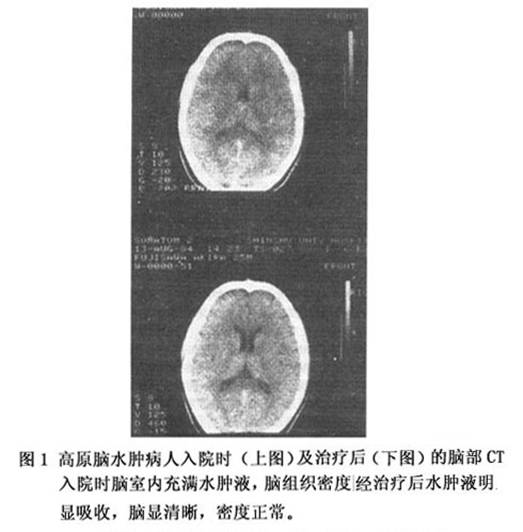
颅脑CT检查Kobayashi报告9例高原肺水肿合并脑水肿的CT检查,发现有8例脑室容量降低,脑实质密度增强,表现为大脑白质水肿(图1);治愈几周后复查,都恢复正常。
颅脑MRI检查Hackett检查9例高原脑水肿的MRI,其中7例大脑白质水肿,尤其是胼胝体最明显。
入院时脑室内充满水肿液,脑组织密度降低,经一周治疗后水肿液明显吸收,脑室清晰,密度正常。
 治疗
治疗
治疗:本病多半发生在特高海拔地区,这些地区交通及医疗条件较差。因此,如何早期诊断就地进行抢救非常重要。当然如有条件,对病情严重者应及早转送至低海拔处为妥。治疗原则:
1.病人必须绝对卧床休息,以降低氧耗。
2.高浓度高流量吸氧(6~8L/min),有条件者可使用高压氧袋(Hyperbaric bag)或高压氧舱。
3.口服乙酰唑胺(醋氮酰胺)250mg,3次/d。
4.地塞米松20~40mg静滴。
5.以降低颅内压,改善脑循环,可静滴20%甘露醇250ml,2次/d。
6.速尿20mg稀释于25%
葡萄糖20ml静注。但特别要注意利尿过度引起的各种并发症。
7.降温能减少脑血流量,降低脑代谢率,促进受伤细胞功能恢复。可使用体表冰袋,冰帽或冰水灌肠等法降温。
8.据病情发展的具体情况给予对症治疗。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 其他辅助检查
其他辅助检查
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防